Einblicke in die Auswirkungen von Spinalstenose
Spinalstenose beschreibt eine Verengung des Wirbelkanals, die Nerven einengen und vielfältige Beschwerden auslösen kann. Der Alltag ist oft von belastungsabhängigen Schmerzen, Taubheitsgefühlen oder Schwäche geprägt. Ein gutes Verständnis von Symptomen, Ursachen, Diagnosewegen und Therapieansätzen hilft, Entscheidungen fundiert und gemeinsam mit Fachleuten zu treffen.
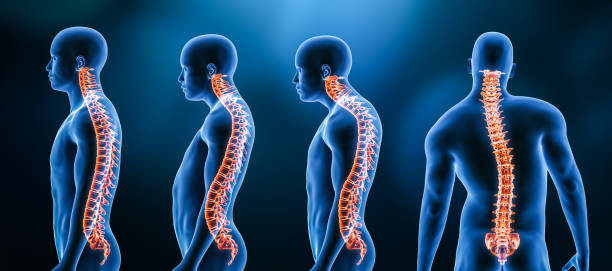
Spinalstenose betrifft vor allem Menschen im höheren Lebensalter und entsteht häufig durch altersbedingte Veränderungen an Bandscheiben, Wirbelgelenken und Bändern. Die Verengung führt dazu, dass Nervenwurzeln weniger Platz haben. Beschwerden treten typischerweise bei Belastung auf, lassen in Ruhe nach und beeinflussen damit Gehstrecken, Stehen und Haltungswechsel. Ein strukturierter Behandlungsplan kann die Lebensqualität verbessern und Komplikationen vorbeugen.
Dieser Artikel dient ausschließlich zu Informationszwecken und sollte nicht als medizinischer Rat verstanden werden. Konsultieren Sie für persönliche Anliegen qualifizierte Gesundheitsfachpersonen.
Symptome und Behandlungsmöglichkeiten von Spinalstenose
Häufige Symptome sind belastungsabhängige Rückenschmerzen, ausstrahlende Bein- oder Gesäßschmerzen, Kribbeln, Taubheit oder Muskelschwäche. Viele Betroffene berichten über das Gefühl schwerer Beine beim Gehen sowie Besserung beim Vorbeugen oder Sitzen. Warnzeichen, die eine rasche ärztliche Abklärung erfordern, sind Störungen von Blasen- oder Darmsfunktion, zunehmende Lähmungen oder stark progrediente Schmerzen.
Die Behandlung beginnt oft konservativ: Aufklärung, Aktivitätsanpassung und gezielte Physiotherapie mit Fokus auf Rumpfstabilität, Hüftbeweglichkeit und gangfördernde Strategien. Medikamentös kommen, je nach individueller Situation, kurzzeitig entzündungshemmende Präparate oder Mittel gegen Nervenschmerzen in Betracht. Injektionen (z. B. epidurale Steroide) können bei ausgewählten Patientinnen und Patienten kurzfristig Linderung schaffen. Operative Dekompression wird erwogen, wenn konservative Maßnahmen nicht ausreichen, neurologische Ausfälle zunehmen oder die Alltagsfunktion stark eingeschränkt ist. Das Verfahren reicht von minimal-invasiven Eingriffen bis zur offenen Entlastung, teils mit Stabilisierung, abhängig von Befund und Instabilitätsrisiko.
Herausforderungen, die mit Spinalstenose verbunden sind
Die Erkrankung betrifft nicht nur die Wirbelsäule, sondern den gesamten Alltag. Längeres Stehen, Treppensteigen oder Einkaufen kann mühsam werden, die Gehstrecke nimmt ab und Pausen werden häufiger notwendig. Das erhöht das Risiko für Inaktivität mit nachfolgendem Muskelabbau und kann Stimmung sowie Schlafqualität beeinträchtigen. Auch die Sturzgefahr steigt, wenn Gangunsicherheit oder Taubheitsgefühle vorliegen.
Im Umgang damit helfen alltagspraktische Anpassungen: Pausen einplanen, Sitzgelegenheiten nutzen, Hilfsmittel prüfen (z. B. Gehstützen) und zu Hause Stolperfallen beseitigen. Arbeitsplätze profitieren von ergonomischer Gestaltung, etwa höhenverstellbaren Tischen und rückenfreundlichen Sitzgelegenheiten. In Ihrer Region bieten sich lokale Angebote an, darunter Rückenschulungen, Rehabilitationsprogramme oder Selbsthilfegruppen. Ein interdisziplinärer Ansatz mit Hausärztin oder Hausarzt, Orthopädie/Neurochirurgie, Physiotherapie und gegebenenfalls Schmerzmedizin verbessert Koordination und Kontinuität der Versorgung.
Verschiedene Aspekte von Spinalstenose im Überblick
Ursächlich sind oft kombinierte Faktoren: Bandscheibenprotrusionen, Vergrößerung der Wirbelgelenke (Arthrose), Verdickung des Ligamentum flavum oder Wirbelgleiten (Spondylolisthese). Seltener liegen angeborene Enge oder entzündliche und posttraumatische Veränderungen vor. Für die Diagnose sind Anamnese und körperlich-neurologische Untersuchung zentral. Die Magnetresonanztomografie (MRT) liefert meist die aussagekräftigsten Bilder; eine CT-Myelografie kann erwogen werden, wenn eine MRT nicht möglich ist oder spezielle Fragestellungen bestehen.
Wichtig ist die Abgrenzung zur „vaskulären Claudicatio“ aufgrund peripherer arterieller Durchblutungsstörungen. Während bei der neurogenen Form Beugen oder Sitzen typischerweise bessert, hilft bei der vaskulären Form eher Stehenbleiben ohne Beugen; zudem zeigen sich Unterschiede in Pulsstatus und Gefäßdiagnostik. Lebensstilfaktoren beeinflussen den Verlauf: Gewichtsmanagement, Nikotinverzicht und regelmäßige, angepasste Bewegung – etwa Radfahren oder Gehen mit kurzen Pausen – fördern Ausdauer und Stabilität. Ein realistischer Behandlungsplan enthält Ziele, Verlaufsbeobachtung und die Möglichkeit, Therapien je nach Wirkung anzupassen.
Abhängig von Beschwerden und Bildgebung kann ein stufenweises Vorgehen sinnvoll sein: Zunächst Education und Training, bei Bedarf medikamentöse Schmerzmodulation, anschließend – wenn erforderlich – Injektionsverfahren. Erst bei anhaltender, relevanter Einschränkung trotz dieser Maßnahmen rückt eine Operation in den Fokus. Nach einem Eingriff unterstützen Physiotherapie, ergonomische Beratung und ein dosiertes Aufbauprogramm die Rückkehr in Alltag und Beruf.
Abschließend ist es hilfreich, Erwartungen zu klären: Nicht jede strukturelle Enge verursacht Symptome, und nicht jede Bildveränderung erklärt die Beschwerden. Entscheidend ist das Zusammenspiel aus klinischem Befund, Funktionsniveau und individuellen Zielen. So entsteht ein Behandlungsweg, der wirksam, nachvollziehbar und auf die persönlichen Prioritäten abgestimmt ist.




